Radiologische Merkmale verschiedener Shuntventile
Zuletzt bearbeitet von Alaric Steinmetz am
Die Anzahl der zwischenzeitlich verwendeten Shuntsysteme in der Neurochirurgie ist auf eine beachtliche Zahl gewachsen. So kann es durchaus vorkommen, dass man mit einem Patienten konfrontiert wird, welcher ein unbekanntes Shuntsystem implantiert hat, welches auch auf dem Röntgenbild nicht zugeordnet werden kann.
Dieser Beitrag soll helfen die verschiedenen und häufig verwendeten Shuntventile und deren Eigenschaften auseinander zu halten. Die in diesem Beitrag beschriebene Sammlung an Shuntventilen ist nicht vollständig, sollte aber die häufigst implantierten Systeme abbilden.
Übersichtstabelle
Shuntventil | Verstellbarer Eröffnungsdruck | MRT Tauglichkeit |
proGAV 2.0 | Ja | Ja |
Polaris Sophysa | Ja | Ja, bis 3 Tesla[^2] |
Codman Hakim | Ja | Bedingt. Überprüfung der Shuntventileinstellung notwendig. |
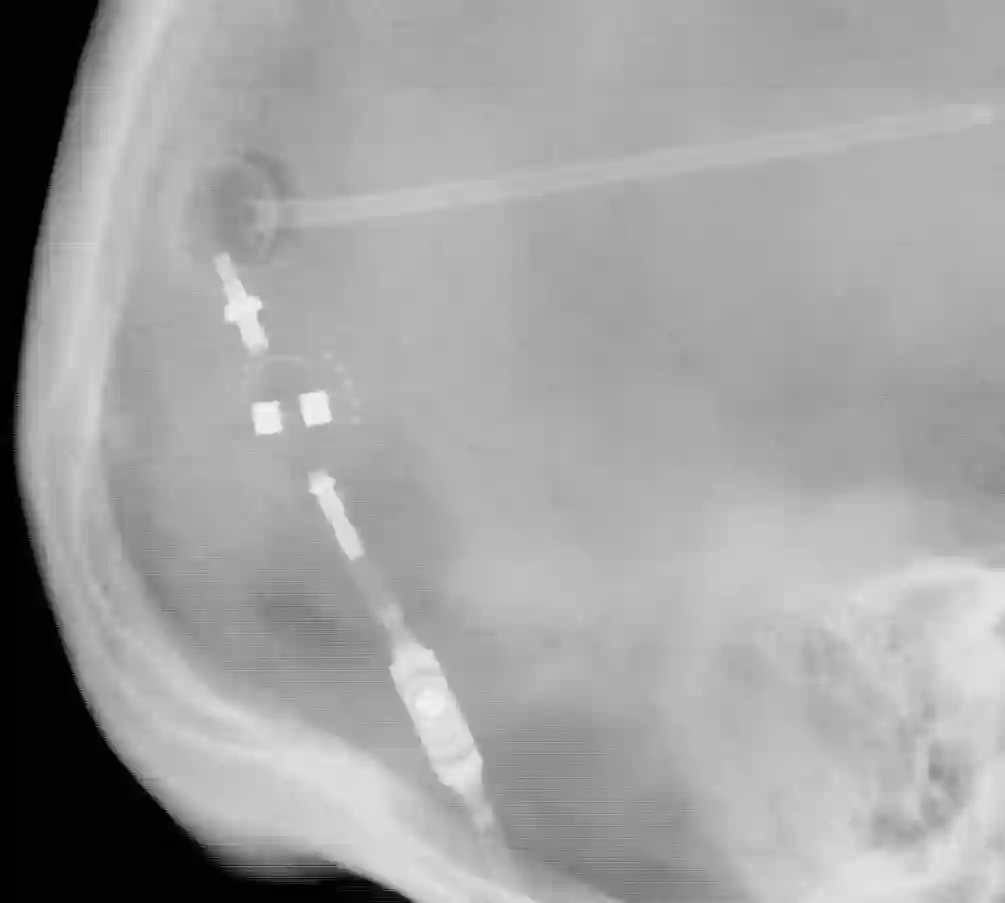
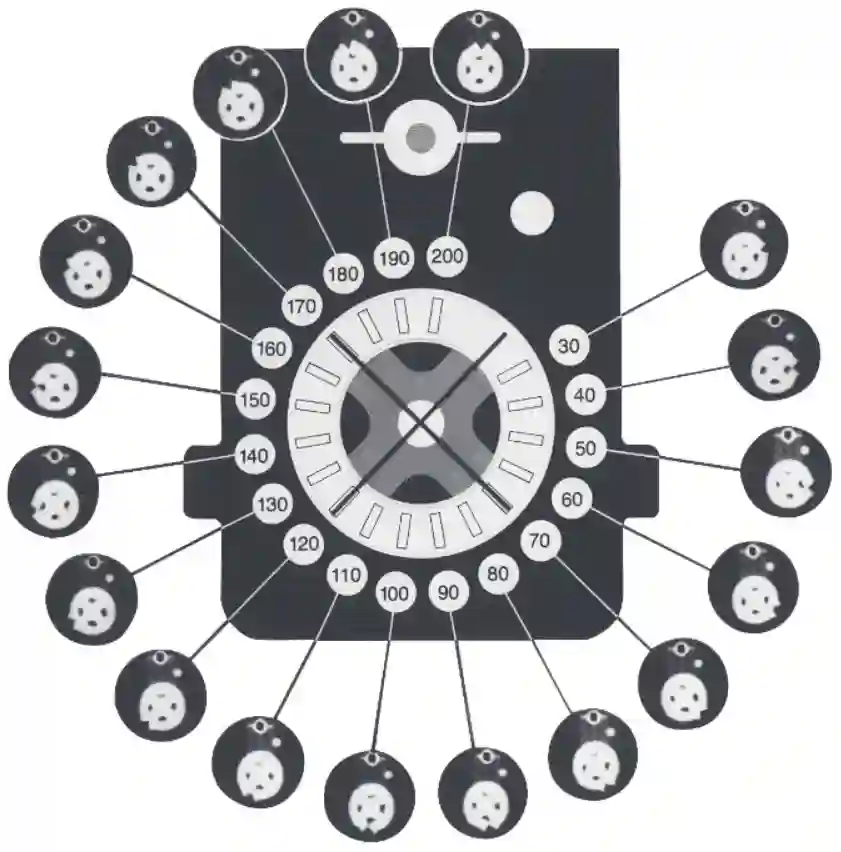
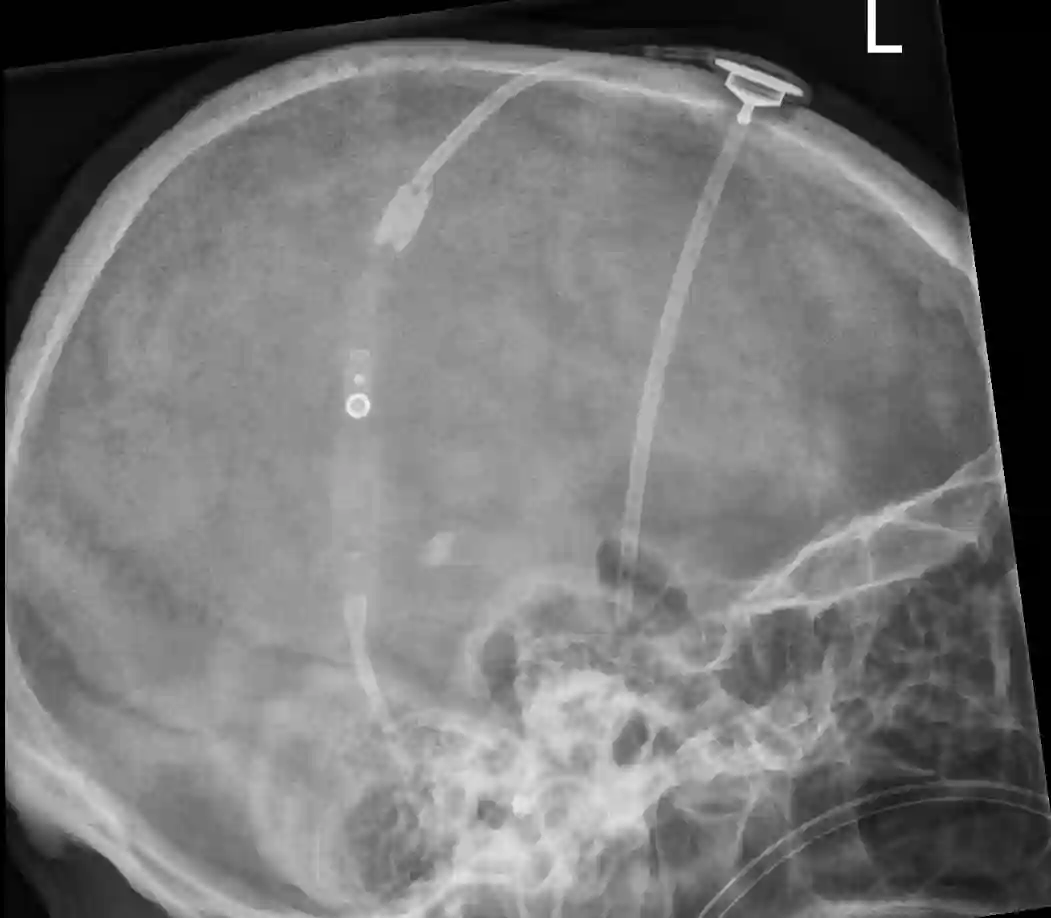
proGAV 2.0
Die proGAV 2.0 Ventile werden von der Firma Miethke vertrieben und können mit Hilfe eines Magneten zwischen einem Eröffnungsdruck von 0-20 cmH20 eingestellt werden. Die Auslesung der Shunteinstellung kann ebenfalls über ein Magnetindikation direkt am Patienten erfolgen oder über eine Röntgendarstellung des Shuntventils. Die Bestimmung am Röntgenbild liefert eine verlässlichere Information über die aktuelle Einstellung, da die Auslesung mit Hilfe des Magneten von der Orientierung des Shuntventils unter der Haut abhängig ist und bei ausgeprägtem subkutanen Fettgewebe erschwert feststellbar ist.

proGAV 1.0
Die proGAV 1.0 Shuntventile sind Vorgänger der proGAV 2.0 Ventile und werden ebenfalls von der gleichen Firma Miethke vertrieben.

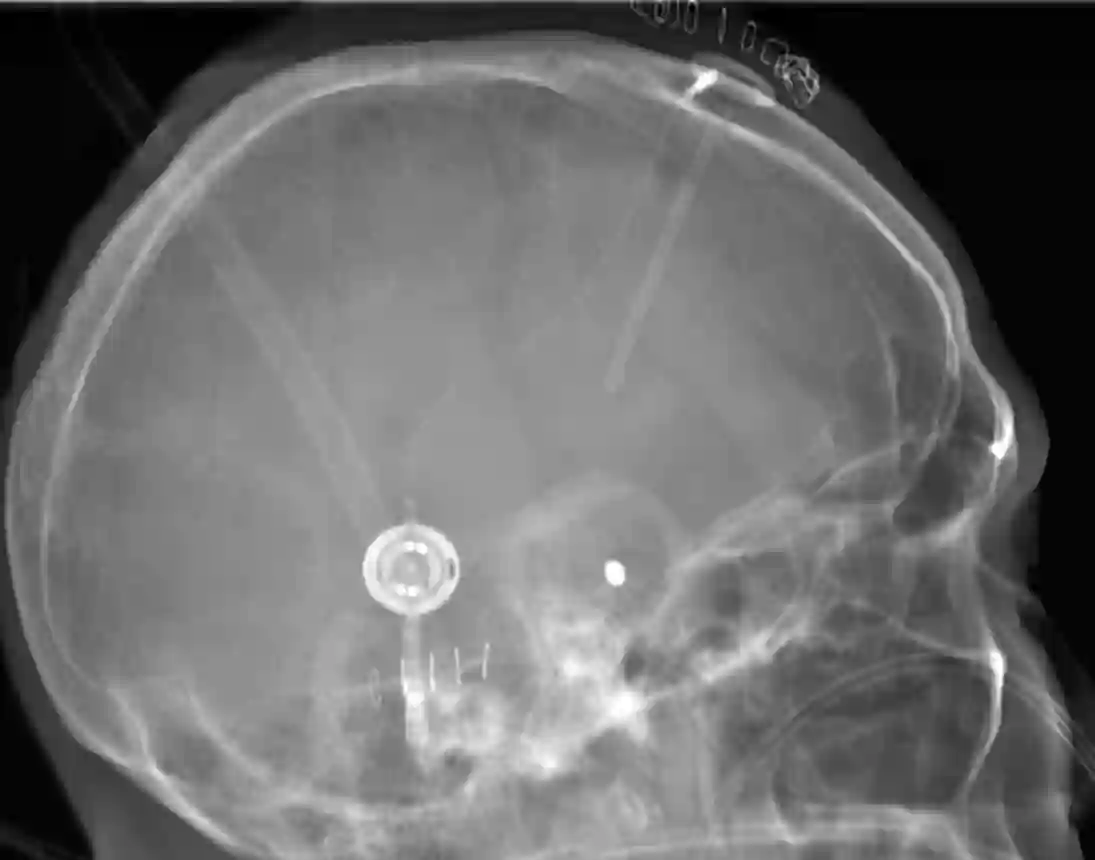
Sophysa Polaris Shuntventil
Das Polaris® Shuntsystem wird von der Firma Sophysa vertrieben und ist ein verstellbares und bis 3 Tesla MRI taugliches[^2] Shuntventil.
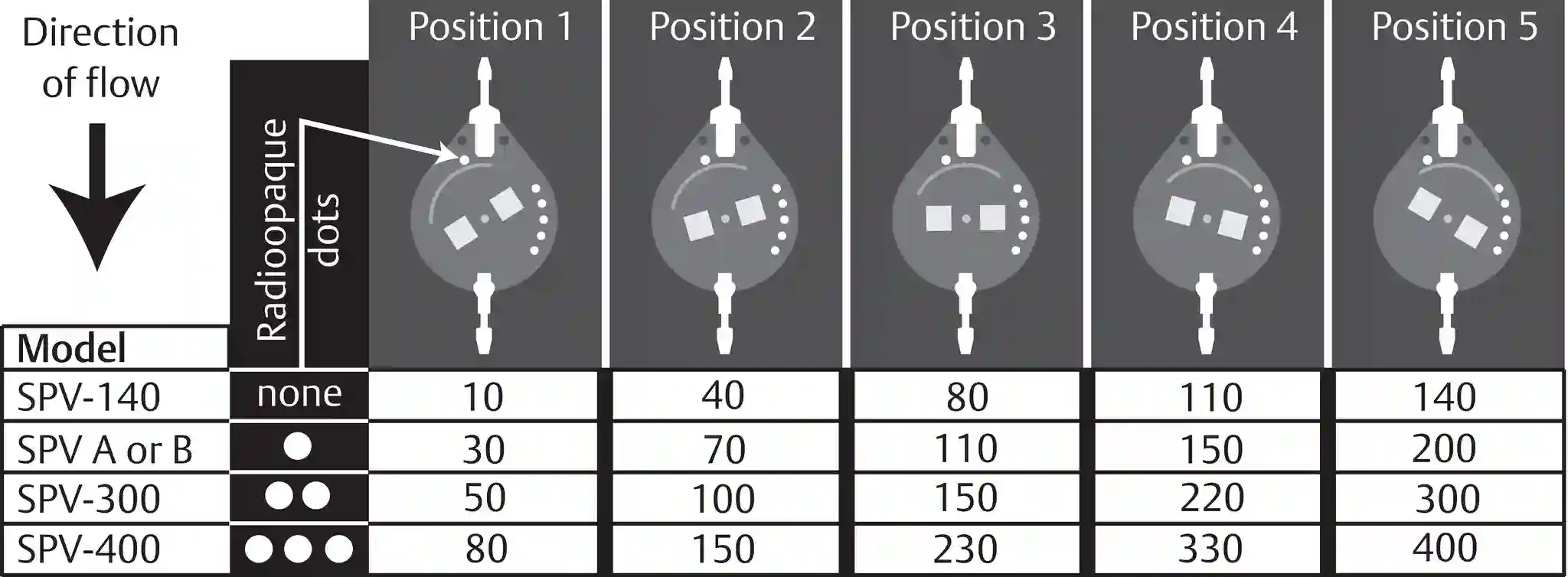
Das Polaris® Shuntventil hat im Standardmodel eine verstellbare Druckstufe von 30-200mmHg und es gibt drei zusätzliche Modelle, welche im Röntgenbild durch einen Marker unterschieden werden können, welche weitere Druckstufeneinstellungen bieten.


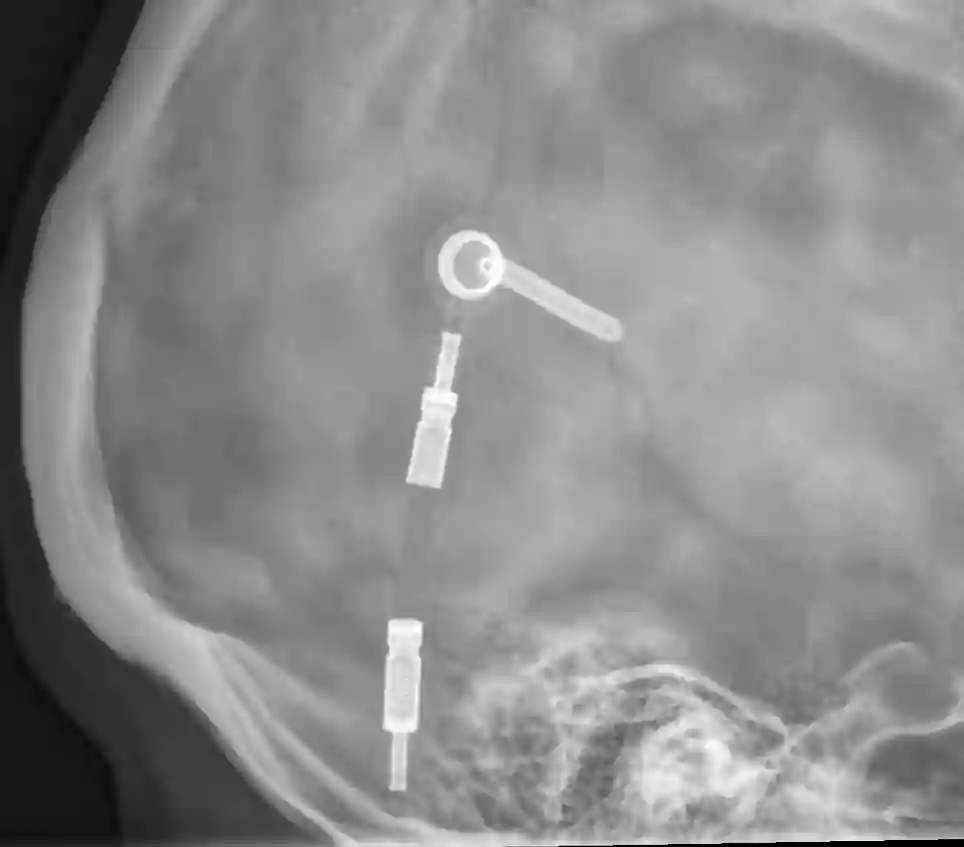
Codman Hakim Shuntventil
Das Codman Hakim Shuntventil wird von der Firma Codman Inc produziert und kann in 18 verschiedenen Druckstufen von 30-200 mm H2O eingestellt werden kann.


Spitz-Holter Shuntventil
Das Spitz-Holter Shuntventil wurde in den 1950er Jahren in Philadelphia entwickelt und war das erste funktionierende Shuntventil für die Behandlung des Hydrocephalus[^1]. Spitz-Holter Shuntventile werden in Europa nicht mehr implantiert und wurden durch modernere Shuntventile abgelöst. Auf den Röntgenbilder von Spitz-Holter Shuntventilen lässt sich die Druckstufe des Ventils nicht ablesen.